应用saahECG―鉴别诊断室性早搏与房性早搏
应用saahECG―鉴别诊断室性早搏与房性早搏
室性心律失常是最常见的心律失常之一, 包括: 室性早搏, 室速, 室扑, 室性逸搏, 室颤, 和室性停搏。然而在危险分层上判别室性早搏比房性早搏要高, 如果室早伴有左心功能异常, 成对的室早或连续的室早,包括间歇性、距阵性、联律性出现, 就成为恶性的高度风险因子。从临床上分析, 室性早搏可能直接触发VT和VF, 无疑是致命性的。目前ECG技术缺陷(显示技术及诊断技术)对复杂室性早搏的识别、鉴别和诊断仍存在很大困惑。因为在传统ECG的波形显示, 当房性早搏, 伴有束支阻滞, 或起源于His旁, 伴宽QRS的早搏, 很难判定; 或发生在传导系统左前分支或左后分支的室性早搏, 往往形态酷似房性早搏, 给判断带来极大的困难。本文病人的检测图像阐述了应用saahECG与ECG同步鉴别, 识别房性与室性早搏一目了然。尤其是当P波消失, P波难以辨认情况下, saahECG更加明显地具有实际的室性和房性早搏的临床诊断和辨别的价值。
大量的文献报道, 室性早搏, 室性逸搏的危险在不同个体其意义也不同。偶发的室早, 成对的室早, 室早二联律, 发生在不同部位的室早, 其临床意义非同小可。如果对于冠心病, 心梗, 高血压, 糖尿病等病人, 室性早搏就预示着更加重要的意义。因此室性心律失常, 包括室性早搏, 在器质性心脏病患者中有非常非常重要的临床意义。
疾病 (统计学研究) 与室性早搏:
冠心病患者室早的发生率高, 而存在室性早搏的人群在以后发生冠心病的可能性也比无室性早搏的人群高。在高血压和糖尿病患者, 而存在室性早搏的人群在以后发生冠心病的可能性比无室性早搏的人群更高。
* Framingham的研究提示男性CAD患者的室性早搏发生率为58%, 而无CAD患者室早发生率为33%。此外, 室性早搏可能
还预示着CAD的发生, 尤其对于年龄在40-59岁的男性。
* Rabkin等的研究提示在40-49岁和50-59岁这二个年龄段男性, 检出室早者冠心病的危险性是未检出室早者1.65和1.80倍。
* Massing等在ARIC研究中发现, ①合并有室性早搏的人群更可能同时患有冠心病, 高血压, 糖尿病。②在冠心病人群中, 合并
室性早搏人群死亡率是不合并室早人群的3倍。
* GISSI 研究共入选38624例急性心梗接受融栓治疗的患者。频发的和复杂的室早发生率为64%。频发室早(10次/小时)或者复
杂室早的患者, 6个月后SCD 发生率分别为2.1%和1.7%, 全国死亡率分别为5.5%和4.8%。均明显高于没有室早的患者。
* McLenachan等研究发现,合并有左心室肥厚的高血压较不合并左心室肥厚的高血压患者更有可能出现频发的早搏,成对室早以
及室速。高血压患者室性早搏的检出率可达71%, 其中左心室质量增加和高血压病程长是高血压患者合并早搏的独立危险因素。
* Bikkina等的研究发现, 在左心室肥厚的患者中28%的男性和17%的女性合并复杂的或者频繁发作的室性早搏, 即使这些室性
早搏并未引起临床症状, 但它们仍与死亡率有密切相关性。
* McKenna等研究发现,单纯肥厚型心肌病的室性心律失常的发生率, 62%的患者存在心律失常, 其中34%的患者存在多型性室
早, 成对室早, 27%的患者存在室速。
* Huikuri等分析了126例复杂室早病例,发现患者的心室射血分数在0.4或以下时, 其死亡率为75%, 平均随访15个月的猝死
率为33%。
流行病学(研究)与室性早搏:
在体检人群中, 多个研究报道室性心律失常的发生率从0.8% ~ 62.2%不等。也有报道年龄在65岁以上人群的室性心律失常发生率为85%。另外种族, 性别等也有不同。
* Manolio等的研究发现年龄在65岁以上的人群中, 室性心律失常发生率为82%。
* Hinkle等研究结果提示, 室早在中年男性的发生率达62.2%, 其中有19.1%的研究对象出现至少1次复杂室性心律失常(二联
律、三联律、成对室早或短阵室速), 短阵室速的发生率为3.2%。
* Clarke等的研究则发现貌似健康的人群中也可以出现早搏, 在临床上被认为是恶性心律失常,包括频发室早, 室早二联律, 多源
性室早, 大约12%。
菲士医学仪器有限公司
科学研发团队 2015夏
房性早搏鉴别方法
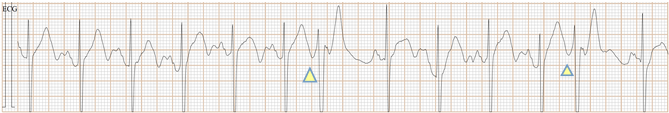
Fig-01a, 这是传统ECG, 很难辨别是房早还是室早?
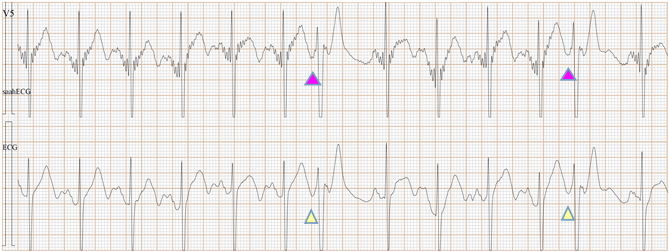
Fig-01b, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边可以看到自律传导系统的电位(波形),
与T波的结束部位相连, 说明是心房部位的房性早搏。
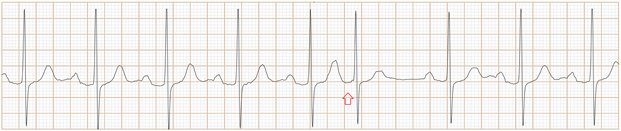
Fig-02a, 这是传统ECG, 很难辨别是房早还是室早?
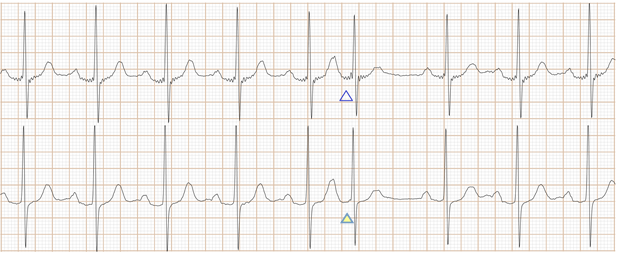
Fig-02b, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边可以看到自律传导系统的电位(波形),
与T波的结束部位相连, 说明是心房部位的房性早搏。

Fig-03a, 这是传统ECG, 很难辨别是房早还是室早?
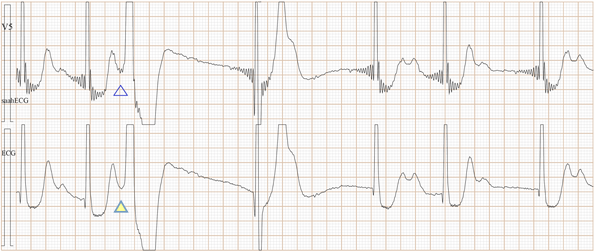
Fig-03b, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边可以看到自律传导系统的电位(波形),
与T波的结束部位相连, 说明是心房部位的房性早搏。
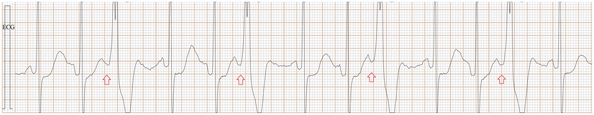
Fig-04a, 这是传统ECG, 很难辨别是房早还是室早?
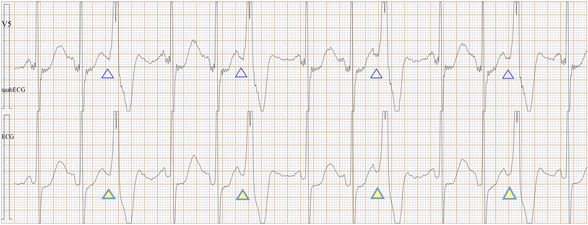
Fig-04b, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边可以看到自律传导系统的电位(波形),
与T波的结束部位相连, 说明是心房部的房性早搏。
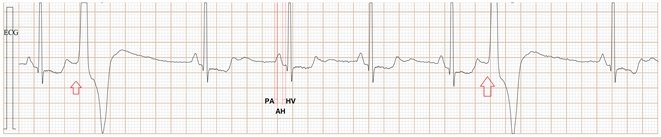
Fig-05a, 这是传统ECG, 很难辨别是房早还是室早?
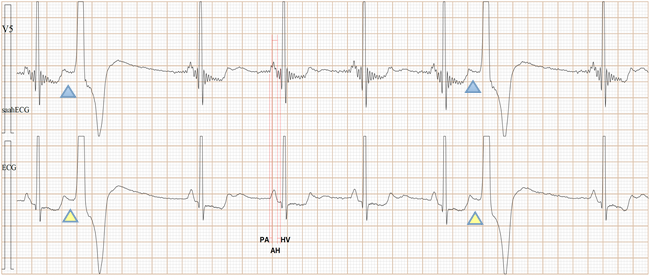
Fig-05b, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边可以看到自律传导系统的电位(波形),
与T波的结束部位相连, 说明是心房部位的房性早搏。
室性早搏鉴别方法
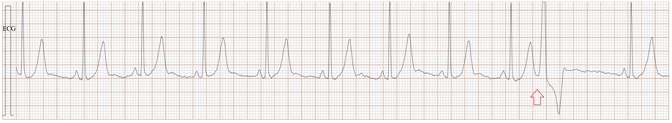
Fig-07a, 这是传统ECG, 很难辨别是房早还是室早?

Fig-07b,上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
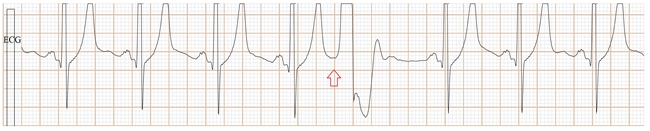
Fig-08a, 这是传统ECG, 很难辨别是房早还是室早?
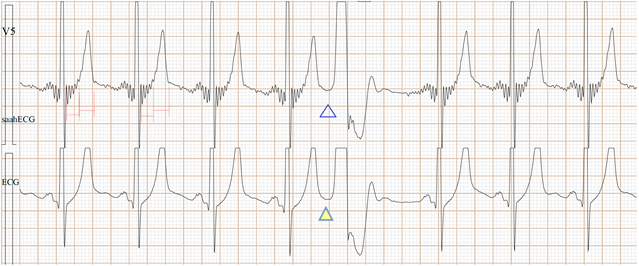
Fig-08b,上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
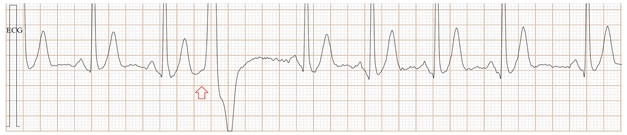
Fig-09a, 这是传统ECG, 很难辨别是房早还是室早?
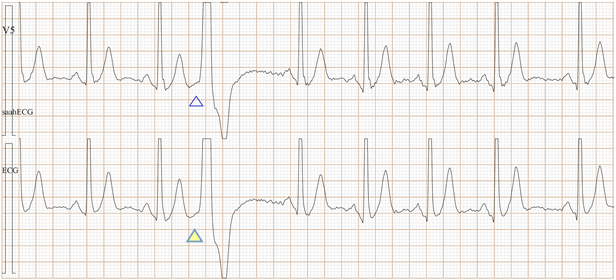
Fig-09b,上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
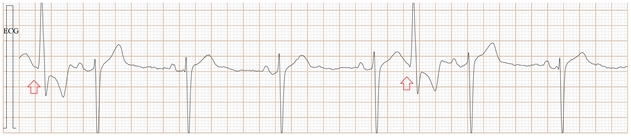
Fig-10a, 这是传统ECG, 很难辨别是房早还是室早?

Fig-10b,上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
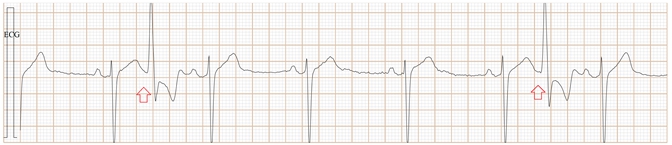
Fig-11a, 这是传统ECG, 很难辨别是房早还是室早?
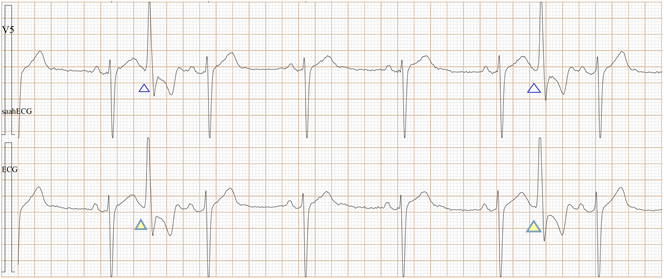
Fig-11b,上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
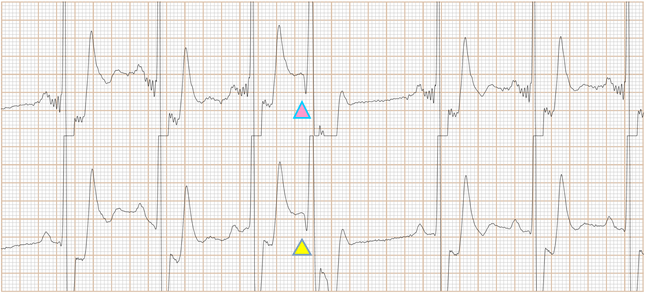
Fig-12, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
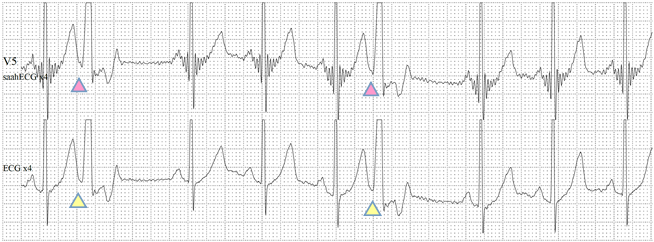
Fig-13, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
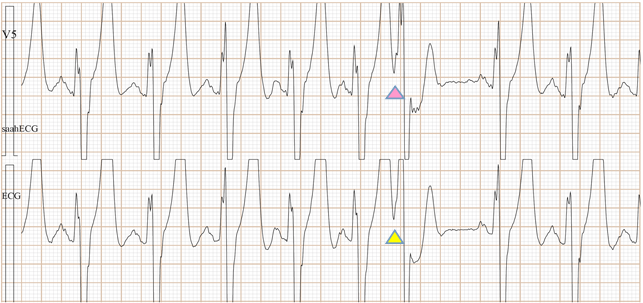
Fig-14, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
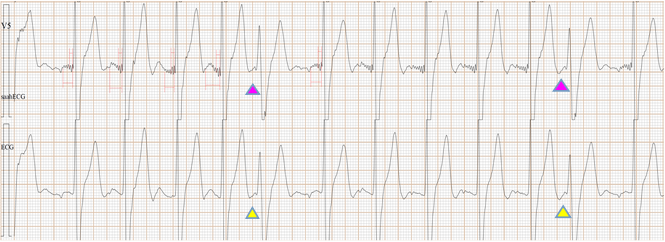
Fig-15, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
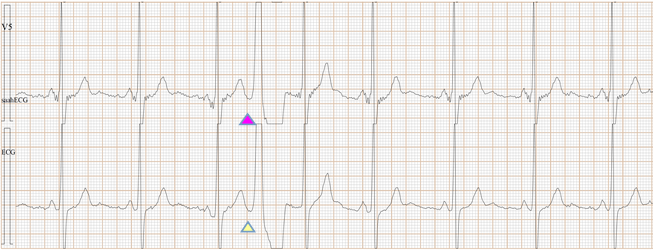
Fig-16, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
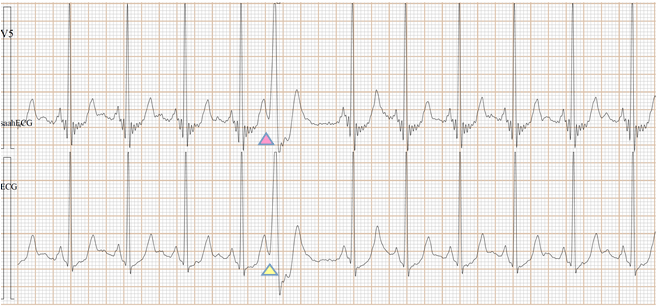
Fig-17, 上排是saahECG,下排是ECG。在saahECG所示, 在早搏心跳的左边没有任何自律传导系统的电位(波形),
正常人saahECG的QRS的左边,都显示一群波形,如果消失,说明早搏的起源部位在心室,非常容易判断和鉴别。(室性异位早搏)
- 上一篇:美国印第安纳大学医学院 2015/6/24
- 下一篇:未来五年医院临床信息系统将呈加速发展趋势 2013/8/14
